Definitia zgomotului in general: orice sunet nedorit, jenant este un poluant al ambiantei de viata si de munca, cu caracter dezabreabil in raport cu activitatea umana, putand sa determine reactii la nivelul intregului organism, tulburari ale diverselor aparate si sisteme (efecte extraotice) dar si in mod particular, specific la nivelul aparatului auditiv (efecte otice).
Hipoacuzia si surditatea profesionala definitii (efecte otice):
– Hipoacuzia profesionala: scaderea permanenta a pragului auditiv (deficit auditiv definitiv) la frecventa de 4000 Hz, cu peste 30 dB inclusiv, dupa aplicarea corectiei de pezbiacuzie, de tip perceptie, in general bilaterala si simetrica, fara interesarea frecventelor conversationale, de cauza profesionala. Aplicarea corectia de pezbiacuzie este necesara datorita scaderii pragului auditiv in raport cu varsta.
– Surditatea profesionala: scaderea permanenta a pragului auditiv (deficit auditiv definitiv) la frecventele convesationale (media aritmetica la a valorilor 500 – 1000 – 2000 Hz) cu peste 25 dB inclusiv, dupa aplicarea corectiei de prezbiacuzie, in general bilaterala si simetrica, de cauza profesionala.
Definitia zgomotului profesional: un complex de sunete, cu intensitati si inaltimi variate, cu caracteristici diferite, cu caracteristici variabile, ritmice sau aritmice, produse continuu sau discontinuu de masini, instrumente, aparate, mijloace de transport intrauzinal, vocea umana in timpul activitatii profesionale.
Actiunea zgomotului asupra urechii interne: suntele propagate prin aer, strabat conductul auditiv extern si determina vibratia timpanului care se transmite in continuare prin lantul de oscioare ale urechii medii (ciocan, nicovala, scarita) ferestrei ovale prin talpa scaritei, prin intermediul endolimfei pana la nivelul organului Corti din urechea interna. La nivelul organului lui Corti, cu functia de receptor senzorial, fenomenul fizic al sunetului transmis pana la el este transformat in energie nervoasa. Celulele senzoriale expuse la zgomot sunt sensibile la sunete de frecventa inalta, v-a apare o pierdere de auz la 3000-6000 Hz, cu predominanta pe 4000 Hz. Deficitul senzorial se extinde prin expunere la zgomot si la alte frecvente iar cand deficitul auditiv atinge frecventa convesationala (2000-1000-500 Hz) el devine simptomatic, perceput si de individ, el nu aude vocea umana.
Zgomotul profesional de intensitate mare, actionand timp indelungat asupra celulelor senzoriale din organul lui Corti, produce lezarea reversibila sau ireversibila (distrugerea) acestor celule. Deci este o surditate de percetie (receptie) si nu de transmisie, deoarece transmisia sunetelor pana la celulele senzoriale ale organului lui Corti se face normal. Zgomotul este caracterizat prin intensitate, masurat prin dB, frecventa, masurata prin Hz, durata, ca timpul cat actioneaza. In zgomotele profesionale apar predominant sunetele cu intensitate mare (peste 85-90 dB), dar efectul nociv otic apare la o intensitate peste 80 dB. Expunerea la zgomot continuu depasand 90 dB timp de 40 ore/saptamana, antreneza dupa un numar de ani, un risc de surditate pentru majoritatea indivizilor.

Locuri de munca, operatii tehnologice, profesiuni expuse:
-minerit: perforarea rocilor cu ciocane pneumatice, puscare, instalatii de antezdrobire (mineri);
-industria constructoare de masini: curatarea piselor turnate (dezbatere), cratuire, polizare din turnatorii, sablare, curatire cu dalti si ciocane pneumatice, nituire, taiere, stantare, perforare, forjare, laminare, ambutisare, bancuri de probe, fabricarea cuielor, mecanicii auto – operatiile de incercare a motoarelor automobilelor;
-incercarea motoarelor la bancurile de proba;
-industria textila: razboaie mecanice de tesut, cade, masini de bobinat, cusut, blanarie;
-tipografii: zgomotul emis de rotative;
-industria navala: operatii de nituire si polizare;
-industria aviatica si industria aeoronautica;
-intreprinderile industriale: statiile de compresoare
-industria alimentara: imbutelierea lichidelor, fabricarea biscuitilor si pastelor fainoase, rafinarii de ulei, mori;
-agricultura: tractoristi, mijloace grele de transport care nu au cabine izolate fonic;
-transporturi: motoare cu explozie, bancuri de probe, turbine cu gaze, la avioane cu reactie, locomotive cu aburi, mai ales sala masinilor;
-contructii: macinare, concasare si mori pentru materie prima, utilaje de terasament, betoniere;
-centrale electrice: cazane, turbine, evacuarea aerului sub presiune;
-telecomunicatii: descarcari electrice in casti si receptoare telefonice (telefonisti);
-muzicanti: in special bateristi si violonisti;
-militari: detonari, explozii la armele artilerie, geniu, marina, militari sau muncitori care utilizeaza explozibili;
-industria foriestera si de prelucrare a lemnului: ferastraiele electrice si mecanice;
-industria tutunului: masinile de fabricat tigarete;
-birouri: masini de scris, de calcul.
De mentionat ca zgomotul profesional se extinde de multe ori la un numar apreciabil de muncitori, in vecinatatea surselor de zgomot neizolate.
Diagnosticul pozitiv
- Stabilirea expunerii profesionale la zgomot cu intensitate peste 87 dB nivel acustic echivalent continuu pe zi o perioada de timp semnificativa (multi ani) stabilita prin:
- Anameza profesionala
- Determinari de zgomot, documente oficiale privind vechimea in profesia expusa, rezultatele determinarilor de zgomot la locul de munca.
- Tabloul clinic – evidentiaza un deficit auditiv manifest clinic (hipoacuzie sau surditate).
- Examene de laborator si paraclinice: audiometria liminala, tonala (determinarea limitei inferioare de audibilitate prin emiterea unor tonuri pure).
Audiometria se efectueaza in conditii standardizate:
-repaus auditiv, al celui investigat, de cel putin 16 ore, inclusiv odihna de noapte pentru a elimina de la inregistrare pierderea auditiva temporara prin expunerea la zgomot, fenomen reversibil;
-incaperea in care se efectueaza, trebuie sa fie fonoizolata fata de zgomot;
-subiectul investigat nu trebuie sa aiba acces la indicatiile aparatului;
-conductul auditiv extern liber;
-sa nu se interpuna par intre vibrator si mastoida.
Interpretarea unei audiograme da relatii privind:
-frecventele la care apar deficite auditive;
-marimea deficitului auditiv;
-tipul hipoacuzie:
-de perceptie – prin expunerea la zgomot, afecteaza urechea interna;
-de transmisie – afecteaza urechea externa si/sau medie;
-mixta – in care sunt prezente ambele componente.
Diagnosticul diferential se va face cu alte tipuri de:
- Surditati profesionale produse de:
-surditatea de transmisie: traumatisme si arsuri ale conductului auditiv extern prin scantei sau metal topit, traumatisme craniene, traume barometrice;
-surditatea de perceptie: intoxicatii profesionale cu plumb, mangan, monoxid de carbon, tertaclorura de carbon, sulfura de carbon, tricloetilena, benzen, bromura de metil.
- Surditati neprofesionale:
-tratamente prelungite cu medicamente ototoxice (Streptomicina, Kanamicina, Neomicina, Chinina);
-infectii (sifilisul), alcoolismul, tulburari circulatorii in cadrul aterosclerozei, tumori ale nevului acustic, tumori cerebrale.
Tratamentul
-Depistarea surditatii profesionale in stadiul initial si intreuperea expunerii la zgomot.
-Ameliorari se pot obtine cu vitamine A, B, C sau Sansurdalul continand aceste trei vitamine la care s-au adaugat heparina si vasodilatatoare.
-Proteza auditiva individuala.
Profilaxie
A. Masuri tehnico-organizatorice
-eliminarea surselor de zgomot sau diminuarea intensitatii lor prin:
-modificarea procelelor tehnologice (inlocuirea niturii cu sudura, sudura cu flacara, a unor procese tehnologice mecanice cu altele chimice sau electrice, aplicarea lenta de presiuni mari pe obiecte metalice in loc de a ciocani;
-modificarea masinilor: materiale silentioase – cauciuc, plumb – pentru amortizare, reducerea vitezei de circulatie a fluidelor, buna intretinere si lubrefierea utilajelor, remedierea angrenajelor uzate, evitarea modificarilor bruste de sectiune sau de directie a canalelor si tevilor in vederea diminuarii zgomotelor de curgere;
-zonarea acustica: indepartarea cat mai mult posibila a oamenilor de masinile zgomotoase;
-izolarea surselor de zgomot: proiectare, materiale fonoizolante, izolarea muncitorilor in cabine izolate fonic, izolarea proceselor de munca zgomotoase de cele fara zgomot;
-absorbtia zgomotului prin materiale fonoabsorbante;
-reducerea zgomotului prin defazare: reducerea intensitatii unui zgomot dat se poate face prin producerea unui zgomot riguros identic dar in opozitie de faza cu primul, se poate aplica in caz de transformatori industriali, masini identice asezate una langa alta si producand zgomote grave;
-corectarea acustica a incaperilor de lucru, cu reducerea reverberatiei (reverberatia este persistenta sunetului intr-un spatiu inchis, dupa intreuperea sursei sonore si este proportionala cu volumul incaperii si invers proportionala cu coeficientul de absorbtie a materialului component al peretilor).
In practica se utilizeaza vata de sticla;
-purtarea obligatorie a echipamentului individual de protectie: antifoane interne (din cauciuc, material plastic, rasini sau meteriale expandabile, comprimabile, care se muleaza bine pe conductul auditiv, dopuri de vata parafinata, din vata cu fibre de sticla, antifoane de tip siliconic, ceara, antifoane speciale mai nou din mulajul individului) si antifoane externe (casti, casti cu emitator radio, cu sistem de comunicare radio intre angajati). Acestea vor fi puse la dispozitia angajatiilor cand expunerea zilnica depaseste 80 dB, iar muncitorii au obligatia sa le utilizeze in mod continuu pe tot parcursul schimbului de lucru cand intensitatea zgomotului depaseste 85 dB. Este recomandat efectuarea unui examen ORL inainte de alegerea dispozitivului de protectie, recomandandu-se ca aceasta alegere sa fie de comun acord cu cel care il va purta;
-pauze in timpul schimbului de lucru in incaperi linistite (5-10 minute la circa 60 minute);
-respectarea limitei maxime admise de 80 dB in expunere zilnica.
B. Masuri medicale:
- Recunoasterea riscului de hipoacuzie si surditate profesionala, prin: catagrafia tuturor locurilor de munca, a profesiunilor si muncitorilor expusi la peste 80 dB pe zi si pe saptamana.
- Examen medical la incadrarea in munca si periodic (actualmente conform Hotararii de Guvern nr.355/2007, modificata cu Hotarirea de Guvern nr. 1169/2011 privind supravegherea sanatatii lucratorilor) consta din examen clinic general si audiograma (audiometrie liminala tonala) efectuate anual, cu mentiunea contraindicatiilor medicale.
- Educatie pentru sanatate:
-a conducatorilor procesului de productie in vederea realizarii masurilor tehnico-organizatorice.
-a muncitorilor: in vederea purtarii echipamentului de protectie, a respectarii repausului auditiv in timpul pauzelor, limitarea sau suprimarea fumatului, alcoolui, repaus auditiv si in afara activitatii profesionale.















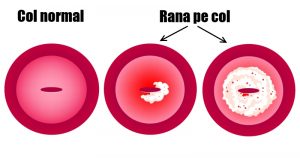 Cauza aparitiei displaziei cervicale, a “ranii pe col” este reprezentata de cele mai multe ori de o infectie cu transmitere sexuala – infectia cu HPV
Cauza aparitiei displaziei cervicale, a “ranii pe col” este reprezentata de cele mai multe ori de o infectie cu transmitere sexuala – infectia cu HPV